1.- Líquido superficial de la vía aérea
El líquido en el lumen de la vía aérea se distribuye entre dos capas distintas:
Una capa de moco móvil, compuesta principalmente por mucinas poliméricas
Una capa periciliar fija, compuesta por mucinas con membrana y los glicoconjugados no mucinosos
Text BoxText BoxText BoxImage
FIG 1.1.Capas de líquido superficial de la vía aérea
A. La capa periciliar tiene mayor modulo osmótico que la capa mucosa móvil.
B. Las células ciliadas están cubiertas por un glicocálisis denso que contiene glicosaminoglicanos, mucinas con membrana y otros glicoconjugados que dan a la capa periciliar su alto módulo osmótico.
2.- Capa de moco
El moco normal tiene características físicas en el borde entre un fluido viscoso y un sólido blando y elástico. El moco está formado por una red de polímeros de mucina en agua (con agua 98% de la masa, mucinas 0,7%, y sales y macromoléculas no mucinas el resto).
Las mucinas son glicoproteínas muy grandes que se unen para formar cadenas largas y redes ramificadas. MUC5AC y MUC5B son las principales mucinas secretadas en las vías respiratorias, presentan pesos moleculares y estructura primaria similares, pero difieren en su función y estructura polimérica.
Las mucinas se envasan deshidratadas en gránulos secretores. Después de la secreción, absorben rápidamente varios cientos de veces su masa de agua, por lo que es crítico que exista suficiente líquido de la superficie de las vías respiratorias. Un líquido insuficiente da lugar a la formación de un gel que es demasiado viscoelástico para ser fácilmente eliminado por movimiento ciliar o tos. Una vez que se forman placas de moco inmóviles, se hinchan sólo muy lentamente si se exponen posteriormente a líquido adicional debido al alto grado de enmarañamiento de los polímeros de mucina. Además de la necesidad de suficiente líquido superficial, el bicarbonato adecuado debe estar presente en el líquido para permitir una maduración adecuada del moco por quelación de calcio.
El moco se produce a través de las vías respiratorias conductoras hasta el nivel de los bronquios más pequeños y los bronquiolos más grandes, pero no en los bronquiolos terminales o respiratorios. Los bronquiolos carecen de glándulas submucosas y en general se estima que dos tercios del moco de las vías respiratorias son producidos por las células epiteliales superficiales y un tercio por las glándulas submucosas en los primates. En las vías aéreas más distales, la capa mucosa es cada vez más delgada, pero se vuelve cada vez más gruesa a medida que se desplaza proximalmente, tanto porque la producción adicional se añade a su masa y porque el área total de la sección transversal de las vías aéreas se estrecha progresivamente. En la tráquea, la capa de gel de moco tiene un espesor de 50 μm. Además del moco que actúa como una simple barrera física, las cadenas laterales de azúcar de mucina actúan como una biblioteca combinatoria para unir partículas y patógenos, y se ha demostrado que una capa de moco más gruesa protege contra la infección.
3.- Capa periciliar
La capa periciliar tiene una densidad más alta que la capa de moco debido a una alta concentración de mucinas (MUC 1, 4 y 16) y mucopolisacáridos. En condiciones de sobrehidratación, el líquido se transfiere a la capa de moco, que es generalmente bien tolerada.
4.- Células Epiteliales de las Vías Respiratorias
El epitelio de las vías respiratorias superficiales forma un mosaico de dos tipos celulares principales: secretores y ciliados. Además, las células basales que no entran en contacto con la luz de las vías respiratorias sirven como progenitores en las vías aéreas proximales, y las células neuroendocrinas que secretan basolateralmente hacia las neuronas sensoriales se dispersan a través de las vías respiratorias. Las células secretoras y ciliadas tienen múltiples capas y tienen una forma columnar alta en las vías respiratorias proximales, pero se vuelven de una sola capa y progresivamente más cortas en las vías aéreas distales hasta que tienen forma cuboidal en los bronquiolos. Las células ciliadas son más abundantes que las células secretoras en las vías respiratorias proximales, mientras que las células secretoras son más abundantes en las distales
5.- Células secretorias
Las células secretoras, subdividido en células de goblet y club, en los bronquios y los bronquiolos proximales expresan constitutivamente MUC5B mientras que las células secretoras en los bronquiolos terminales y distales no expresan MUC5B de forma constitutiva o inducible. Las mucinas se secretan en el lumen de la vía aérea a una baja tasa basal y una alta tasa estimulada.
Las células secretoras de las vías respiratorias también sirven como progenitores tanto de células secretoras como ciliadas. También expresan componentes del sistema del citocromo P450 que inactivan compuestos orgánicos inhalados tóxicos por oxidación. Secretan péptidos antimicrobianos y especies reactivas del oxígeno constitutivamente, y son capaces de detectar patógenos y de responder aumentando sus defensas antimicrobianas y señalando a los leucocitos.
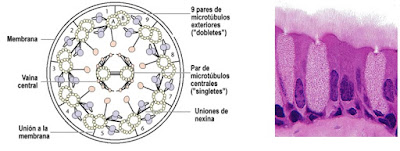
ImageCélulas ciliadas
Image
FIG 1.2. Estructura axomenal e histológica de
6.- Células ciliadas
Los cilios móviles son la característica estructural y funcional definitoria de las células ciliadas de las vías respiratorias. Los cilios respiratorios tienen la estructura axonemal microtubular "9 + 2", que comprende nueve dobletes periféricos más un par central. En conjunto, estos componentes axonémicos proporcionan el marco para la generación de una forma de onda ciliar compleja. Los componentes clave para impulsar el movimiento ciliar son los brazos de dineína internos y externos, que están presentes en múltiples unidades repetitivas de 96 nm a lo largo de la longitud de los microtúbulos periféricos, dobletes, y contienen enzimas para hidrólisis de ATP para generar fuerza para el movimiento del brazo de dineín y genera la forma de onda ciliar compleja . Cada cilio contiene > 300 proteínas diferentes y está arraigada en la membrana plasmática epitelial de las vías respiratorias por un cuerpo basal, que es un centriole modificado.
Los cilios proporcionan la fuerza motriz coordinada para limpiar mecánicamente el moco que contiene agentes infecciosos, partículas y sustancias tóxicas de las vías respiratorias conductoras. Aproximadamente 200 cilios por latido de la célula, esta sincronía vectorial coordinada es el resultado de la orientación planar que se produce durante la ciliogénesis, así como el refinamiento por el flujo de fluidos impulsado por cilios y el apretado empaque de cilios debido a las glicoproteínas cargadas negativamente que recubren el eje ciliar. Los cilios propulsan el moco proximalmente a 1 mm / min. La regulación de la frecuencia del ritmo ciliar implica una variedad de moléculas de señalización y múltiples mecanismos de retroalimentación. En resumen, la frecuencia de los golpes ciliares y el aclaramiento mucociliar no funcionan a plena capacidad en condiciones basales, pero pueden ser estimulados por varios mecanismos de señalización intracelular incluyendo fosforilación dependiente de guanosina monofosfato cíclico (cAMP) así como los cambios en el calcio intracelular y el pH. Por el contrario, la proteína quinasa C disminuye la frecuencia de batido ciliar.
Además de su papel en el movimiento de la capa mucosa, las células ciliadas juegan papeles cruciales adicionales en la homeostasis de las vías respiratorias. Tienen una función principal en el transporte iónico a través de la superficie luminal de la vía aérea, ya que tanto el canal epitelial de Na + (NaEC) como el CFTR se expresan predominantemente en células ciliadas. Las células ciliadas autoregulan la hidratación de la superficie de las vías respiratorias detectando tanto las tensiones macroscópicas (por ejemplo, el flujo de aire) como microscópicas (por ejemplo, la interacción de los cilios con la capa mucosa) y la transmisión de estas señales a la liberación extracelular de ATP. El ATP extracelular regula el equilibrio entre NaEC (inhibe) y CFTR (activa) para ajustar constantemente la hidratación de la superficie de las vías respiratorias. Además, las células ciliadas son capaces de aplanar para cubrir las lagunas epiteliales cuando las células secretoras se lesionan.
7.- Glándulas submucosas
Contribuyen a la secreción de mucinas y líquido. Cada glándula está conectada a la luz de las vías respiratorias por un conducto ciliar superficial que impulsa las secreciones hacia afuera y un conducto colector no conciliado más profundo. El cuerpo de la glándula se encuentra entre las bandas espirales del músculo liso y las placas del cartílago en la pared de la vía aérea. Las células mucosas constituyen ~ 60% del volumen de la glándula, y las células serosas, localizadas distal a las células de moco, constituyen el ~ 40% restante. Las células mucosas glandulares expresan MUC5B casi exclusivamente con muy poca expresión de MUC5AC. Las células serosas segregan aniones, proteoglicanos y numerosas proteínas antimicrobianas. La tasa de secreción de la glándula submucosa puede aumentarse considerablemente mediante la estimulación colinérgica, adrenérgica y peptidérgica. En estados patológicos como la EPOC y la fibrosis quística (FQ), el volumen de las glándulas submucosas puede aumentar varios veces mientras se mantiene una proporción normal de moco y células serosas.
8.- Aclaración mucociliar
El moco eleva la tráquea por medio de un golpe ciliar y luego sale de los pulmones pasando a través de las cuerdas vocales para entrar en la faringe para ser tragado .Las cuerdas vocales están cubiertas por epitelio escamoso que no puede proporcionar una superficie propulsora, pero la comisura posterior está cubierta por epitelio mucociliar y está situada idealmente adyacente al esófago. Aproximadamente 30 ml de moco respiratorio es expulsado de los pulmones diariamente, transportando partículas inhaladas y patógenos que se excretan en el tracto gastrointestinal.
La velocidad del moco es más alta en la tráquea y disminuye en las generaciones sucesivas de las vías respiratorias. Diferentes técnicas producen diferentes velocidades, pero estas se centran alrededor de una velocidad de moco de 10 mm / min en la tráquea de un adulto joven sano. El aclaramiento de la tos proporciona un importante mecanismo de respaldo cuando el aclaramiento mucociliar se ve afectado.
El aclaramiento mucociliar depende de una capa de moco de adecuada viscoelasticidad, una capa periciliar de profundidad apropiada y un batido ciliar efectivo. Cuando estos componentes interactúan óptimamente, las partículas y los patógenos suspendidos en los 10.000 L de aire que se inspiran diariamente se eliminan de los pulmones con un impacto mínimo en el epitelio subyacente. Sin embargo, el fracaso de cualquiera de estos componentes puede conducir a una disfunción en cascada que causa síntomas y contribuye a la patogénesis de la enfermedad.
Disfunción Mucociliar en la Enfermedad
Los principales síntomas de disfunción mucociliar son la disnea y la tos. La disnea es causada por la reducción del área total de la sección transversal de las vías respiratorias conductoras de la oclusión del moco. Esto ocurre más comúnmente desde el taponamiento difuso de las vías aéreas pequeñas, pero también puede ocurrir cuando una vía aérea central se tapa por el moco debido a una anomalía anatómica subyacente. La tos es causada por la estimulación de aferentes vagales en las vías respiratorias intrapulmonares o la laringe y la faringe. Los pacientes a menudo deducen que la estimulación laringofaríngea, descrita como "un cosquilleo en la garganta", resulta del goteo posnasal porque reconocen que el moco desciende de la nasofaringe por gravedad, pero no saben que también asciende de los pulmones por acción ciliar. Los signos físicos de deterioro del aclaramiento del moco incluyen tos, sonidos respiratorios bronquiales, ronquios y sibilancias. Radiográficamente, el moco retenido puede aparecer como atelectasia localizada o opacidades lineales y ramificadas. Es importante reconocer el papel del moco retenido en la presentación de la enfermedad para poder aliviar los síntomas y su contribución a la progresión de la enfermedad.
1.- ASMA
Con frecuencia en los pacientes asmáticos el transporte mucociliar se afecta a esto se le une el hecho de que el mucus producido es muy pegajoso, lo que compromete su traslado por la tos y el drenaje postural. Este aumento de la secreción mucosa en los asmáticos puede agregar mayor obstrucción a las vías aéreas y, ocasionalmente, es el principal componente, porque un aumento en el espesor de la capa de mucus determina un desacoplamiento dentro de este, ya que la parte interna es influenciada por el movimiento ciliar pero la parte exterior, donde se encuentran las partículas, se mantiene estacionaria.
La contracción del músculo liso alrededor de los tapones lumenales constriñe además el flujo de aire. La principal causa subyacente de la disfunción mucosa en el asma es la sobreproducción de mucina. Esto es por lo general impulsado por la inflamación alérgica mediada por IL-13, aunque IL-17 también puede causar la sobreproducción de mucina y la hiperreactividad de las vías respiratorias.
Obstrucción de las vías respiratorias por moco en el asma.
A. Pulmones extraídos en la autopsia de un paciente que murió de asma. Los pulmones no colapsaron espontáneamente como lo hacen normalmente porque las vías respiratorias estaban obstruidas por el moco lumenal y la broncoconstricción.
B. Corte de la superficie de los pulmones del mismo paciente mostrando tapones de moco (flechas) que llenan las grandes vías aéreas.
C. Imagen microscópica de luz de una vía aérea pequeña de otro paciente que murió de asma mostrando infiltración de la pared de la vía aérea y el moco lumenal por células inflamatorias.
2.- ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA (EPOC)
EPOC se caracteriza por obstrucción crónica del flujo espiratorio manifestada clínicamente como bronquitis crónica, su principal causa es el tabaquismo que altera el barrido mucociliar al disminuir la frecuencia del batido ciliar y modificar estructuralmente los cilios incrementando la producción de moco permitiendo la colonización por microorganismos, favoreciendo la infección.
El incremento en número de células secretoras de moco en el epitelio y de glándulas submucosas en la vía aérea es característico de EPOC; MUC5AC y MUC5B son las mucinas poliméricas predominantes43-46. MUC5B parece ser más prominente en el esputo de pacientes con EPOC y se correlaciona con menor función pulmonar.
La disminución del flujo aéreo es el síntoma principal de la EPOC, supone una disminución del FEV1 comprobado en la espirometría que es la forma más efectiva para la valoración, evolución y gravedad, todo ello causado por una reacción inflamatoria frente a tóxicos e irritantes como el humo del tabaco. En función de los valores de la FEV1 podemos clasificar la EPOC en:
LEVE: FEV1 comprendido entre el 60 y el 80% de los valores de referencia
MODERADA : FEV1 entre el 40 y el 59% de los valores de referencia
GRAVE: FEV1 menor del 40% de los valores de referencia.
ANATOMÍA PATOLÓGICA Y PATOGENIA:
En la EPOC se producen una serie de cambios lentos y progresivos que afectan a las vías respiratorias. A nivel de los bronquios se aprecian una hiperplasia e hipertrofia de las glándulas productoras de moco y áreas de metaplasia escamosa junto a alteraciones de los cilios respiratorios, a nivel de los bronquíolos se produce una disminución de la luz bronquial por fibrosis, hipertrofia del músculo liso y cambios metaplásicos de las células caliciformes todo esto implica impactación de la mucosa provocando el efecto de atrapamiento aéreo.
Los síntomas más frecuentes en pacientes afectados por EPOC suelen tener tos, expectoración de predominio matutino y disnea progresiva.
El papel de la disfunción mucosa en la EPOC por síndrome de bronquitis crónica por:
Tos persistente que produce esputo durante al menos 3 meses al año en 2 años consecutivos. La tos productiva probablemente es el resultado de la sobreproducción de moco en las vías aéreas proximales debido a la metaplasia del moco epitelial superficial y la expansión de la glándula submucosa, combinada con disfunción ciliar.1,67 más recientemente,
Obstrucción generalizada de las vías aéreas pequeñas identificadas en el análisis patológico de muestras quirúrgicas resecadas en la extensión de la oclusión del moco de las vías respiratorias pequeñas se correlaciona con el grado de obstrucción del flujo aéreo, ocurre incluso en pacientes con un fenotipo enfisematoso y predice longevidad.
La sobreproducción del moco y la disfunción ciliar son resultado de la exposición a productos tóxicos, como la acroleína es un inductor particularmente potente de la producción de MUC5AC, en el humo del cigarrillo y contaminantes ambientales. Además de estos efectos, el humo del cigarrillo también disminuye el líquido de la superficie de las vías respiratorias al reducir la función del canal transmenbrana de fibrosis quística (CFTR) y aumentar la función canal epitelial de sodio (ENaC).
3.- FIBROSIS QUÍSTICA
La disfunción del sistema mucociliar en el sistema respiratorio conlleva a un cuadro clínico por fibrosis quística. El defecto primario es una alteración en el transporte de iones a través de las superficies epiteliales debido a menor expresión del canal transmembrana regulador de la fibrosis quística (CFTR), transportador de Cl-. En el epitelio respiratorio esta anormalidad se manifiesta en marcada disminución de la conductancia de Cl- y aumento en la absorción de Na+, resultando un líquido superficial (LS) deshidratado. El moco se torna más viscoso y se adhiere a la superficie epitelial, colapsando la capa de líquido periciliar y frenando el movimiento ciliar. Además se inactivan los compuestos con actividad antimicrobiana. Así, la Fibrosis quistica se caracteriza por acumulación de secreciones mucosas y colonización crónica por patógenos bacterianos como Staphylococcus aureus y Pseudomona aeruginosa. La infección e infamación crónica llevan a proliferación de células caliciformes e hipertrofia de glándulas secretoras de moco, estableciendo un círculo vicioso de infección e injuria que lleva a insuficiencia respiratoria y muerte prematura.
4.- DISCINESIA CILIAR PRIMARIA
La discinesia ciliar primaria (DCP) es una enfermedad de herencia principalmente autosómica recesiva, caracterizada por disfunción de las células ciliadas presentes en los tejidos respiratorio y gonadal.
La DCP incluye un grupo de enfermedades en las que los cilios respiratorios son inmóviles (síndrome de inmotilidad ciliar), el movimiento ciliar es discinético e ineficaz (DCP) o no hay cilios (aplasia ciliar).
Afzelius describió como origen del trastorno la ausencia de brazos de dineína en los microtúbulos de los cilios bronquiales y de los flagelos de los espermatozoides.
La enfermedad clínica refleja la función defectuosa de los cilios móviles en las vías respiratorias conductoras, los senos paranasales, el oído medio (trompa de Eustaquio) y el tracto reproductivo. La angustia respiratoria se produce en más del 80% de los recién nacidos a término con discinesia, y los lactantes y los niños tienen congestión nasal diaria y la tos húmeda durante todo el año se producen poco después del nacimiento.
La otitis media crónica y las infecciones sinusales recurrentes también son comunes. La depuración de la tos se conserva en la discinesia en comparación con la fibrosis quística, lo que puede compensar parcialmente la depuración mucociliar defectuosa; sin embargo, las infecciones bacterianas recurrentes ocurren en las vías respiratorias bajas, y 65% de los pacientes pediátricos mayores y todos los adultos tienen bronquiectasias con predilección por el lóbulo medio, la língula y los segmentos basales. La función pulmonar anormal se desarrolla tempranamente en los recién nacidos con cianosis y niños pequeños, y la espirometría empeora con el aumento de la edad. La microbiología respiratoria es similar a la fibrosis quística, aunque la infección crónica por Pseudomonas aeruginosa ocurre en una edad avanzada en discinesia. La prevalencia de infección micobacteriana no tuberculosa también es paralela a la observada en la fibrosis, con ~ 15% de los adultos y un menor porcentaje de niños infectados.
El diagnóstico de discinesia es un desafío, porque las técnicas actuales de diagnóstico no están estandarizadas o fácilmente disponibles. La identificación de discinesia requiere el reconocimiento de rasgos fenotípicos claves, que incluyen angustia respiratoria neonatal y situs inversus o ambigua. La identificación de defectos ultraestructurales ciliares por microscopía electrónica ya no puede ser el único "patrón oro" para el diagnóstico debido a limitaciones técnicas en su rendimiento de rutina y el hecho de que al menos el 30% de los pacientes con discinesia tienen ultraestructura normal. Requiere el reconocimiento de rasgos fenotípicos claves, que incluyen angustia respiratoria neonatal y situs inversus o ambigua Los defectos internos aislados del brazo de la dineína representan menos del 5% de defectos microscópicos electrónicos, y los diagnósticos falso-positivos ocurren comúnmente. La evaluación de la motilidad ciliar se ha utilizado para confirmar un diagnóstico de discinesia, pero las limitaciones técnicas también excluyen esto como el único método de diagnóstico.
La sobreproducción del moco y la disfunción ciliar son resultado de la exposición a productos tóxicos en el humo del cigarrillo y contaminantes ambientales. Entre estos productos, la acroleína es un inductor particularmente potente de la producción de MUC5AC. En las células ciliadas, el humo del cigarrillo causa tanto cambios estructurales como funcionales. Además de estos efectos, el humo del cigarrillo también disminuye el líquido de la superficie de las vías respiratorias al reducir la función CFTR y aumentar la función ENaC. Como en el caso de la FQ, el deterioro de la depuración mucociliar provoca una infección persistente de las vías respiratorias, particularmente con Haemophilus influenzae no encapsulado.
CONCLUSIONES
- El moco está formado por una red de polímeros de mucina en agua (con agua 98% de la masa, mucinas 0,7%, y sales y macromoléculas no mucinas el resto). Los cilios propulsan el moco ~ 1 mm / min, la frecuencia de los golpes ciliares y el aclaramiento mucociliar son estimulados por cAMP así como por los cambios en el calcio intracelular y el Ph.
- EPOC es una obstrucción crónica del flujo espiratorio manifestada clínicamente como bronquitis crónica causada por el tabaquismo que altera el barrido mucociliar. Según la disminución del flujo aéreo comprobado en la espirometría con la disminución del FEV1 podemos clasificar la EPOC en leve, moderada y grave. Los síntomas más frecuentes son tos, expectoración de predominio matutino y disnea progresiva.
- Interesantemente MUC5AC es secretada por células caliciformes y MUC5B por glándulas submucosas, lo que sugiere que el epitelio podría responder a distintas agresiones con secreciones diferentes. Otra observación interesante es que MUC5AC es 10 veces más abundante que MUC5B en individuos sanos, lo que cambia en asma, FQ y EPOC donde predomina MUC5B
- La discinesia ciliar primaria es una enfermedad de herencia autosómica recesiva, caracterizada por disfunción de las células ciliadas presentes en los tejidos respiratorio y gonadal, se describe como origen del trastorno la ausencia de brazos de dineína en los microtúbulos de los cilios bronquiales y de los flagelos de los espermatozoides.